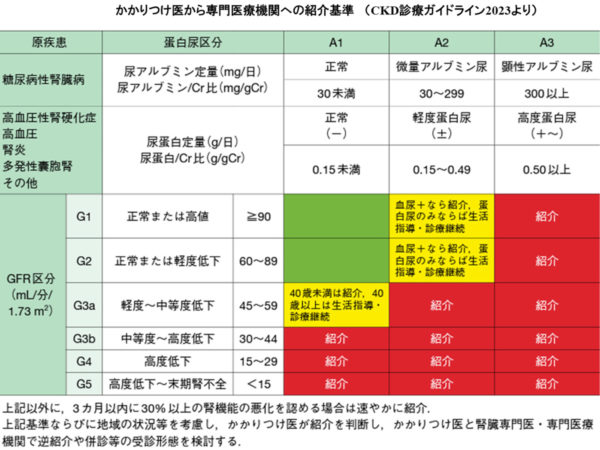
慢性腎臓病(CKD)対策が始まってから20年程がたち、この間の経験を踏まえ「エビデンスに基づくCKD診療ガイドライン2023」1)が出されました。この中で強調されているのは、かかりつけ医と専門医の連携の重要性で、紹介基準の簡略化がなされました。
CKD(慢性腎臓病)連携ツールについて
専門医療機関の役割としては、管理栄養士を中心とした食事指導、ステージG3b、G4、G5の時期における保存期腎不全の管理、腎代替療法の選択などに多職種連携によるチームアプローチが強調されています。栄養指導も含めた生活習慣改善にお困りの症例などを気軽にご紹介いただけるとよいかと思っております。『患者さんとご家族のためのCKD療養ガイド2018』2)も出版されました。ご活用いただければ幸いです。
当地域では2013年には501名であった透析患者が、2022年末には494名と減少傾向ではありますが、有病率(人口100万人対比)では3262人とむしろ増加傾向であります。また透析導入の原因疾患としては、糖尿病性腎症、腎硬化症、慢性腎炎、多発性嚢胞腎の順で、蛋白尿、糖尿病、高血圧への対応が重要と思われます3)。かかりつけ医の皆様におかれましては、上記の紹介基準を参考にGFRの低下、蛋白尿のある患者の御相談をお気軽にお願いしたいと思います。特に今回改訂されたCKD診療ガイドライン2023では蛋白尿の重要性も強調されております。かかりつけ医の皆様におかれましても、年1回程度、尿検査のスクリーニングを行っていただき、CKDの早期発見、介入にご協力をお願いいたします。
幸い当地域には飯田下伊那透析施設連絡協議会が設立されており、年3回の定期的な会合やSNSグループの活用で連絡を取り合っています。7つの透析病院が参加しており医師、管理栄養士、腎臓病指導に詳しい薬剤師、看護師などの人材がそろっておりますので是非ご活用いただきたいと思います4)。
前任の中島先生や熊谷先生の時代から、地域の保健師との勉強会の中で、「地域保健師からかかりつけ医への連携構築」にお骨折りを頂きました。この連携で用いる、「地域⇔かかりつけ医」「かかりつけ医⇔専門医」へ紹介状ならびに返書のフォームをダウンロード出来るようにしてありますので、引き続きご活用下さい。2023年CKD診療ガイドライン改訂に伴い、内容もより具体的に使用しやすく変更しております。紹介先につきましても、透析導入を含めた対応可能な病院の他に当地域で腎臓内科専門医を取得されております地域の先生方へもご紹介いただける形としました。その他、以下もご参考にしていただければ幸いです。
●専門医療機関へ是非一度ご紹介していただきたい患者の例です。
- 尿蛋白1+以上が3か月以上続いている。尿潜血と尿蛋白がともに+。
- GFR<45の方
- GFRが3か月以内に30%以上の急激な低下を認める(GFR75→50へ変化など)
● CKD患者へかかりつけ医の先生方でまず行っていただける薬剤調整、生活指導例
- 鎮痛薬の変更(NSAIDs→アセトアミノフェン)
- 高Ca血症の有無の確認
- 禁煙指導、肥満(BMI>25)があれば減量指導、減塩指導(塩分6g以下)
2024年2月1日
健和会病院 透析センター部長 原悠太
- 1)日本腎臓病学会編集.エビデンスに基づくCKD診療ガイドライン2023.東京医学社.2023
- 2)日本腎臓病学会編集.患者さんとご家族のためのCKD療養ガイド2018.東京医学社.2018
- 3)飯田下伊那における慢性透析療法の現状(2022年12月31日現在). 古町和弘、村松彩也、第71回長野県透析研究会学術集会発表
- 4)井原光子、古町和弘、熊谷悦子. 透析医療における顔の見える連携.長野県透析研究会誌. Vol.41.No.1.139-141

ダウンロード
地域からかかりつけ医へ:
- CKD患者紹介フォーム[Word]
- CKD連携返書フォーム[Word]
かかりつけ医から専門医へ:
- CKD専門医紹介フォーム[Word]
- CKD専門医返書フォーム[Word]